В развивающихся странах инфекции все еще остаются частой причиной смерти у детей. 7 из 10 детских смертей обусловлены одной из следующих 5 причин: пневмония, диарея, корь, малярия и недостаточное питание. 3 из 4 осмотренных медиками детей страдали от этих заболеваний. Определенный вклад в их развитие, а также в увеличение смертности от туберкулеза в развивающихся странах вносит ВИЧ/СПИД. По мере увеличения степени урбанизации растет смертность от травм, особенно транспортной травмы.
В такой быстро развивающейся стране, как Южная Африканская Республика, где много районов с высоким уровнем бедности, в структуре детской смертности у детей до 5 лет 40% (42 749) составила смерть от ВИЧ/СПИД, 11% (11 876) — смерть вследствие глубокой недоношенности, 21% (22 680) — смерть от инфекций и 3% (3506) -смерть в результате травмы. У детей старшей возрастной группы лидирующими причинами смерти были травмы, особенно транспортные, убийства и суицид. В Тринидаде в 1997 г. уровень младенческой смертности составил 17 на 1000 родившихся живыми детей. Среди школьников Тринидада наиболее частой причиной смерти была травма, а инфекции были причиной каждой пятой смерти.
В настоящее время в развитых странах многим детям с фатальными заболеваниями, такими как комплексные врожденные пороки сердца, врожденные нарушения метаболизма, лейкоз и муковисцидоз, проводится лечение и комплекс реабилитационных мероприятий с использованием лекарственных препаратов, диеты, проведением оперативных вмешательств, трансплантации и даже генной терапии. У этих детей такие обычные острые заболевания, как ветряная оспа или инфекции дыхательных путей и легких, могут иметь потенциально летальные последствия. Поэтому они нуждаются в раннем начале агрессивных терапевтических мероприятий, осуществляемых специалистами, имеющими полное представление о хронических заболеваниях этих пациентов.
Лишь при незначительном числе заболеваний у детей, например, при конечной стадии неопластических процессов, смертельный исход можно прогнозировать и «управлять» им. Требует обсуждения вопрос о проведении реанимационных мероприятий со страдающими данными заболеваниями детьми, их родителями и медицинским персоналом, при этом должно быть принято соответствующее решение о том, проводить или не проводить реанимацию в случае наступления смерти и каков должен быть ее объем. Это позволит предотвратить нежелательную и необоснованную реанимацию и другие виды вмешательств.
Так как исход остановки сердца и дыхания у детей плохой, единственным эффективным способом предотвращения смерти и инвалидности являются понимание, распознание и ранняя агрессивная терапия состояний, непосредственно ведущих к смерти.
Остановка сердечной деятельности в детском возрасте редко бывает вызвана исходной патологией сердца. В этом заключается отличие от взрослых, у которых остановка сердца часто первична, а дыхательная и сердечно-сосудистая деятельность практически не страдают вплоть до момента остановки сердца.
В детском возрасте остановка сердца в большинстве случаев обусловлена гипоксией, вызванной дыхательными нарушениями, в том числе асфиксией новорожденных, аспирацией инородного тела, бронхиолитом и астмой. Остановка дыхания может возникнуть вторично на фоне дисфункции центральной нервной системы, вызванной судорогами или отравлением. Повышение внутричерепного давления как следствие черепно-мозговой травмы или остро развившейся энцефалопатии в конечном итоге приводит к остановке дыхания, хотя тяжелое поражение нейронов происходит раньше.
Что бы ни явилось причиной остановки сердечной деятельности, к моменту появления асистолии у ребенка уже развивается дыхательная недостаточность, ведущая к гипоксии и дыхательному ацидозу.
Сочетание гипоксии и ацидоза вызывает повреждение и гибель клеток (особенно в более чувствительных органах, таких как головной мозг, печень и почки) еще до того, как миокард поврежден настолько, чтобы возникла остановка сердца.
Остановка сердца в большинстве случаев вторична и вызвана недостаточностью кровообращения (шоком), к которой приводят дегидратация, кровопотеря или перераспределение жидкости в сосудистом русле. Гиповолемия возникает при гастроэнтерите, ожогах или травме, а перераспределение жидкости является следствием септического или анафилактического шока. Недостаточность кровообращения, так же как и дыхательная недостаточность, сопровождается развитием тканевой гипоксии и ацидоза, так как при прогрессировании шока, вплоть до остановки сердца, все органы страдают от недостатка эссенциальных нутриентов и кислорода. На практике оба механизма могут развиваться одновременно. Механизмы, приводящие к остановке сердечной деятельности у детей, представлены на рисунке 1.1.
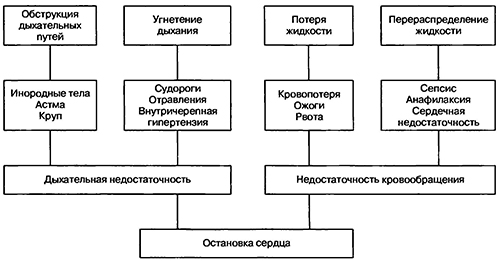
Рис. 1.1. Механизмы, приводящие к остановке сердечной деятельности у детей (с примерами патологических состояний)
Прогноз при сердечно-легочной реанимации у детей
Прогноз для жизни у детей с остановкой сердечной деятельности плохой. У многих выживших детей в дальнейшем наблюдается перманентный неврологический дефицит. Прогноз хуже у детей, остановка сердечной деятельности у которых произошла вне больницы и которые доставлены в стационар без дыхательной деятельности и пульса. Прогноз в отношении восстановления нормальной неврологической функции у них неблагоприятен, особенно если сердечно-легочная реанимация продолжалась 20 мин и дольше. В этих случаях, как правило, до начала реанимационных мероприятий уже имелся длительный период гипоксии и ишемии органов.
Ранняя диагностика критических состояний у детей и широкое обучение проведению реанимационных мероприятий широких слоев населения позволят улучшить прогноз у детей, перенесших сердечно-легочную реанимацию.